病友數多的免疫疾病「類風濕性關節炎」,好發於50歲與65~80歲女性,和「退化性關節炎」症狀有何不同?如何區別?其會造成關節疼痛腫脹,甚至手部變形,除了類固醇、抗發炎藥,新式生物製劑、免疫調節劑治療效果如何?
類風濕性關節炎 讓手指關節僵硬難彎曲
台中榮民總醫院一般內科主任暨過敏免疫風濕科醫師陳信華說明,類風濕性關節炎是一種肇因於自體免疫異常的慢性關節炎。典型症狀以上肢(手部)為主,會呈現左右手雙邊對稱、多發性關節炎。
若疾病初發時來勢洶洶,不只影響多處關節、明顯腫脹情況,且很疼痛,一般的消炎止痛藥未能有效緩解,並合併貧血、發燒、體重下降等多重症狀,專科醫師多能很快診斷,及早開始治療。
彰化基督教醫院過敏免疫風濕科主治醫師施柏丞進一步說明,據以往研究(註1、2、3 ),在台灣每1,000人中,約有1人會罹患類風濕性關節炎,但此發生率會因種族、地域而有變化。
類風濕性關節炎特別好發於兩類族群,一是「50歲左右的中年女性」,二是65~80歲間的女性長輩。
發病時手部關節會有明顯的發炎腫痛,並伴隨「晨僵」問題,意指病人早晨起床時,活動的速度與幅度會受到影響,最明顯的是手指關節會因僵硬難以彎曲握拳,覺得好似被固定住,常需活動半小時以上,束縛感才會慢慢的緩解。(延伸閱讀:類風濕性關節炎 紅斑性狼瘡等免疫疾病有遺傳性 當心環境因子及藥物誘發)
類風濕性關節炎、退化性關節炎、痛風 關節疼痛位置大不同
醫學上光是「關節炎」就細分出上百種類別,施柏丞醫師解說,有些中年女性患者發生關節疼痛、腫脹問題時,常以為是年紀漸長、有退化性關節炎不以為意。
其實類風濕性關節炎常見於手腕、掌指關節,且疾病會因不活動越久、不適狀況越明顯;相對的,退化性關節炎常見於遠端指節關節、或是載重關節(例如膝關節、髖關節),縱然也可能有晨僵問題,但持續時間短,且這類疾病是越動越不舒服。(延伸閱讀:手指腫、關節痛,是關節炎還是痛風?30至50歲女性小心4大病症)
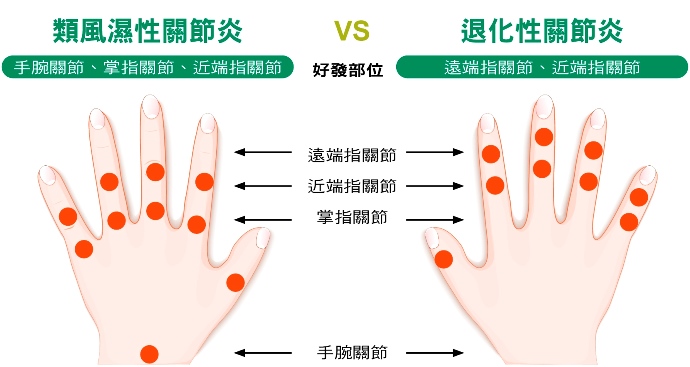
相對的,男性患者常認為關節疼痛可能是痛風,但痛風一般好發於膝關節、足踝關節、第一大腳趾的關節處,且發作時通常會在1天內達到最痛,之後在2星期內會慢慢緩解,與類風濕性關節炎症狀會長期持續仍有區別。(延伸閱讀:痛風當扭傷去推拿易惡化!醫師提醒這樣做有效止痛)
(延伸閱讀:痛風石讓手腳變形怎麼救!一表搞懂健保手術和微創手術優缺點及費用)
疾病表現隨時間改變
即早治療可避免關節變形失能
對於診斷和治療,彰化基督教醫院過敏免疫風濕科主治醫師劉昭韓提醒,類風濕性關節炎的疾病表現在前、中、後期有不同的變化,發病初期病人會面臨急性關節疼痛腫脹,需要先透過低劑量類固醇、抗發炎藥物來緩解症狀和治療。
當類風濕性關節炎病程進展到中期,因關節發炎已久、影響的身體組織也更多,常見周邊肌腱、軟組織跟著發炎疼痛,若沒有積極追蹤與治療,軟組織、關節會陸續受到侵蝕破壞,典型症狀是手部造成「天鵝頸變形(Swan-neck deformity)」,更嚴重者甚至會連下肢關節也受影響,較為人所知的嚴重病例是作家「杏林子」(本名劉俠);然而,因當今有成效良好的疾病控制藥物,只要規律回診、穩定用藥,已鮮少病人的類風濕性關節炎會惡化至相同程度。(延伸閱讀:預防類風濕性關節炎發作的飲食及四季保養祕訣)
做好疾病管理 留意心、肺、眼睛、血管的共病
類風濕性關節炎是一種存續時間長、影響層面遍及全身各處的重大疾病,對此劉昭韓醫師也再次呼籲:「及早開始控制疾病,不只延緩病程發展,對於各樣可能合併發生的『共病(Comorbidity)』」也會有較好的管理與預防!」
已知誘發類風濕性關節炎的自體抗體也會攻擊身體其他重要器官,包括心、肺、眼睛、血管都會受影響,病人平時應定期量測血壓(居家血壓值≧130/80mmHg即為高血壓)、血糖和血脂,其標準與一般民眾一樣。
若類風濕性關節炎患者常咳嗽、動一下就很喘、長期感到莫名疲累,且持續6至8週,就要在回診時告知醫師這些變化,以便做進一步的追蹤治療。(延伸閱讀:類風濕性關節炎,乾燥症等免疫疾病人數增 這些症狀超過3個月應警覺)
認識基礎用藥、新式生物製劑、免疫調節劑
治療類風濕性關節炎的基礎用藥,包括低劑量類固醇、非類固醇抗發炎藥(Non-Steroidal Anti-Inflammatory Drug,縮寫:NSAIDs)、疾病修飾抗風濕病藥物(disease modifying antirheumatic drug,縮寫:DMARDs)三種,多以口服藥的劑型為主,近年來則陸續有各類生物製劑,還有小分子口服免疫調節劑做為新型治療的選擇。
生物製劑的部分,功用多以抑制體內與免疫功能息息相關的B細胞、T細胞,或是阻斷發炎物質(包括抗腫瘤壞死因子(anti-TNF),或是介白素1或6(IL-1/6))。
小分子口服免疫調節劑(JAK激酶抑制劑)則是最新的治療藥物,主要作用在發炎細胞的內層,直接抑制細胞發炎的活性反應,以減少細胞激素生成,能夠更快速有效地緩解疼痛。
劉昭韓醫師提到,就臨床經驗來看,急性期用類固醇、抗發炎藥物解除疼痛後,只要患者定期看診,穩定接受免疫調控的治療,目前都能達到不錯的治療效果,若是需以健保資格使用生物製劑或小分子藥物,要先規律回診6個月以上,當疾病無法妥善控制,醫師會視需要幫病人申請藥物,以達最好的診治效果。
❤️更多【治療類風濕性關節炎、乾燥症、異位性皮膚炎】等資訊,請看405期大家健康雜誌
註1:Kuo, Chang-Fu, et al. "Rheumatoid arthritis prevalence, incidence, and mortality rates: a nationwide population study in Taiwan." Rheumatology International 33 (2013): 355-360.
註2:Pease, C. T., et al. "Does the age of onset of rheumatoid arthritis influence phenotype?: a prospective study of outcome and prognostic factors." Rheumatology (Oxford, England) 38.3 (1999): 228-234.
註3:http://www.rheumatology.org.tw/health/health_info.asp?/75.html








