據國健署統計(註1),大腸直腸癌病人診斷時超過一半為第二期或第三期,即使切除腫瘤,第二期約15~30%、第三期約50~60%會復發且遠端轉移。至於胃癌,第二、三期胃癌患者,術後約40%在5年內復發,甚至轉移,尤其術後3年更是復發高峰期,約90%的復發風險。不過,現在醫學相當進步,復發患者利用基因檢測揪出突變的基因,在精準醫療的幫助下,使用標靶藥物合併化療、或雙標靶、或免疫治療,有望抗癌成功!
一至四期大腸直腸癌的治療
國際癌症研究機構(IARC)統計發現,大腸直腸癌是全球發生率第三高的癌症,而死亡率則排名世界第二高(註2), 在台灣,大腸直腸癌曾連續15年蟬聯盛行率最高的癌症。治療上,大腸直腸癌不同分期有不同的療法。
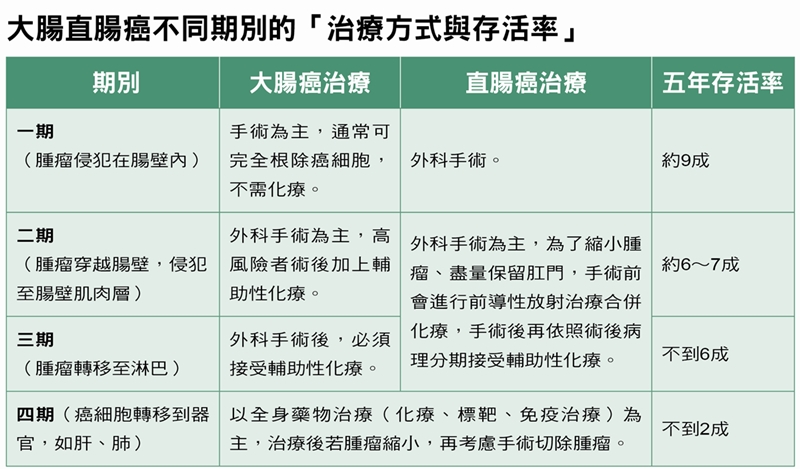
臺大醫院腫瘤醫學部主治醫師梁逸歆表示,通常第一、二、三期以外科手術切除腫瘤為主。第一期的手術,通常可完全根除腫瘤,不需化療。第二期分為高風險、低風險,高風險的判定包括是否為MSS基因型(指「微衛星穩定型」,若基因為此型是較不好的預後因子,化療是較佳的選擇)、原發腫瘤是否侵犯整個腸壁(T4)、或是淋巴、神經有被腫瘤侵犯的危險因子,此時則建議手術後追加輔助型化療。
第三期腸癌,癌細胞已轉移到淋巴結,除了手術切除部分腸子與淋巴結,藉此根除癌細胞,針對肉眼無法看見的癌細胞,輔助型化療為必要治療。到了第四期,癌細胞已遠端轉移,則以「化學治療合併標靶治療或免疫治療」為主。梁逸歆醫師補充,第四期患者單純使用化療,存活期約一年半;化療加上標靶治療,存活期突破一倍以上,約存活25~30個月(註3、4)。
大腸直腸癌的標靶治療,以基因是否發生RAS突變為擬定療程的關鍵。發生突變者,只能給予血管新生抑制劑(anti-VEGF)合併化學治療;如果是RAS野生型(基因未突變)病患,則使用人類表皮生長因子受體抑制劑(anti-EGFR)合併化學治療,能得到較長的存活期。
至於腸癌患者可否使用免疫治療,梁逸歆醫師說,需檢測基因是否有MSI-H(高度微衛星不穩定)。若有,使用免疫治療的有效率(把腫瘤全部清除的機率)為36~60%;如果沒有,治療有效率僅2%。
「MSI-H高度微衛星不穩定」是什麼?
DNA錯誤配對修復基因是一種生物DNA修復的機制,可修補DNA中配對錯誤的基因,一旦DNA錯誤配對修復蛋白因為突變等原因失去活性,會造成DNA複製過程中的錯誤大量累積,這種錯誤的其中一種特徵是在微衛星DNA區域有高頻率的突變,因此被稱為「微衛星不穩定」。高度微衛星不穩定(high microsatellite instability, MSI-H)的大腸直腸癌,約占所有大腸直腸癌的12~15%。
大腸直腸癌不同期別的「治療方式與存活率」
復發的轉移性大腸癌,有機會痊癒嗎?
梁逸歆醫師表示,第二、三期的大腸直腸癌患者約1/3~1/2,治療後會復發,變成轉移性的大腸直腸癌。此狀況在治療上較為困難;然而,相較於肺癌或乳癌來說,轉移性大腸癌經由多專科團隊與精準治療,仍有機會痊癒。
轉移性大腸癌可分為三類,第一類是轉移的部分很少,透過精準治療,加上局部手術,有機會痊癒;第二類患者腫瘤轉移不少,需仰賴積極治療與精準醫療,讓腫瘤控制得更小,進而局部手術,爭取從存活期延長邁向痊癒。第三類是大量轉移、無法痊癒,但會盡力幫患者追求生活品質、延長存活期。
基因檢測揪出4大突變,使用標靶藥物有望戰勝腸癌
所謂精準治療,以轉移性大腸直腸癌為例,在經濟許可下,會建議進行四種最基本的基因檢測,以便後續再依基因突變型態選擇合適的全身性治療藥物。
1.RAS基因突變:約40~50%的大腸直腸癌患者此基因突變,對應的標靶藥物是「抗血管新生藥物」,如癌思停或艾法施;若沒有突變,即原生型或野生型(wild-type),化療合併表皮生長因子受體抑制劑(anti-EGFR)標靶藥物,可呈現良好的治療效果,此類標靶藥物如爾必得舒、維必施。上述標靶藥物是目前健保唯一給付的項目。
2.MSI-H(高度微衛星不穩定)基因突變:約占所有大腸直腸癌的12~15%。梁逸歆醫師說,倘若是第二期、第三期的腸癌患者,通常會先檢驗基因是否為MSI-H,其是較好的預後因子,第二期患者若是MSI-H,甚至可考慮不用化療。若是轉移性的腸癌患者且腫瘤是MSI-H突變,則需自費使用免疫治療。
3.BRAF基因突變:台灣約5~6%的腸癌患者屬於此類,是突變當中最惡性的。BRAF抑制劑必須合併表皮生長因子受體抑制劑(anti-EGFR)、雙標靶治療才能有效控制。雙標靶藥物目前皆須自費。
4.HER2基因突變:HER2(第二型人類表皮生長因子受體)呈現陽性的腸癌患者約占2%,須自費採用HER-2雙標靶合併治療才能有效控制。
綜觀以上會發現轉移性大腸直腸癌治療不容易,幾乎都要合併治療,例如標靶合併化療、或雙標靶治療才有效。其實,和腸癌相關的基因突變不只上述4種,醫師會評估患者是否還需進行其他基因檢測。
解析大腸直腸癌健保給付條件
大腸癌的手術、化療、標靶藥物等,大部分有健保給付,但營養品、防術後沾黏的材料、住院費等則是額外的費用。梁逸歆醫師說明,一般息肉切除等傳統手術,可由健保給付;化療藥物的健保給付條件為──治療轉移性結腸直腸癌、或是用於第三期結腸癌患者術後的輔助性療法。標靶藥物的健保給付條件為──僅用在轉移性腸癌,需經事前審查核准後使用,每次申請的療程以18週為限,全部療程以36週為上限。第四期轉移性大腸癌,化療藥物都有健保給付,但健保補助標靶藥物的限制較多,也有給付期限,比如第三、第四線治療藥物,健保給付週期為8週,8週後需要再申請一次。
轉移性胃癌,治療藥物及健保給付狀況
第一、二、三期胃癌治療以手術切除為主,有望將腫瘤完全清除乾淨。梁逸歆醫師表示,針對第四期的轉移性胃癌,第一線治療分為二合一或三合一,二合一是使用兩種化療藥物(白金類化療藥物、5-FU),三合一則是視情況加入化療藥物(小紅莓或抗癌妥),但患者的體能狀況必須非常好才能使用。胃部是食物消化的重要通道,轉移性胃癌患者通常沒有辦法進食,身體虛弱,能使用三合一治療的患者相當少。
另一種三合一療法是加入標靶藥物(賀癌平),梁逸歆醫師表示,適用於具有HER2強陽性的患者,但這類胃癌患者僅占5~8%。此外,國際治療指引也指出,患者有PD-L1(免疫檢查點)強陽性表現,可以加入免疫治療,這類患者約占胃癌的50~60%。
梁逸歆醫師說明,轉移性胃癌的第二線治療是使用標靶藥物(欣銳擇)加上化療藥物(紫杉醇);第三線治療由於患者的體力、營養狀況很差,因此只能使用「單一種」藥物治療,選項有標靶藥物(欣銳擇)、免疫治療、化療(抗癌妥、朗斯弗)。
目前台灣健保給付的胃癌治療藥物為第一線的二合一、三合一治療(免疫治療除外),以及第三線的口服化療藥物(朗斯弗)。今年五月起給付PD-L1強陽性之胃癌患者可用免疫治療合併化療,預期能給病患帶來更好的治療效果。
❤️更多【腸癌.胃癌.胃食道逆流.腸胃炎治療與飲食祕訣】,請看113年7-8月大家健康雜誌
註1:「110年(2021年)癌症登記報告」https://www.hpa.gov.tw/Pages/List.aspx?nodeid=269
註2:https://pubmed.ncbi.nlm.nih.gov/38572751/
註3:Cancer Med (IF: 4.45; Q2). 2023 Jul;12(14):15176-15186. doi: 10.1002/cam4.6196. Epub 2023 Jun 16.
註4:Anticancer Res (IF: 2.48; Q4). 2017 Dec;37(12):7095-7104. doi: 10.21873/anticanres.12183.
圖片來源:富爾特