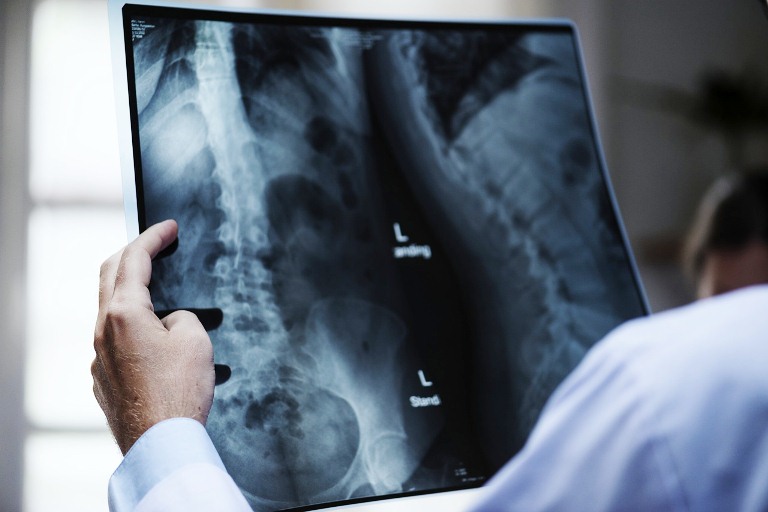
醫學上會將肺臟中不正常的東西稱為腫塊或結節,直徑大於3公分是腫塊,小於3公分是結節。透過胸部X光通常能發現1~2公分以上的結節,卻無法發現1公分以下的肺部病灶;但透過LDCT能早期發現1公分以下的肺腺癌病灶,且約有2~3成會發現結節,有時是一顆,也可能是多顆。
為了讓民眾瞭解這些結節代表的意義,何醫師用大家熟悉的玻璃、泥土、水做比喻,實質結節就像是透明玻璃上塗滿厚厚黑泥土的鈣化組織;部分實質結節則是透明玻璃塗抹攙上水的泥土,有些地方很黑(實質結節),有些地方透明,有些地方霧霧,是一種不均勻的結節;沒有實質結節的毛玻璃結節很像是透明玻璃上噴上水的霧霧感,有一種不透明感。
.jpg)
第一次透過LDCT發現有肺結節,常會引起民眾恐慌,是不是得了肺腺癌?高劍虹醫師舉美國國家肺癌篩檢試驗(National Lung Screening Trial,簡稱NLST)的研究指出,由於LDCT篩檢偽陽性(實際上沒有,檢查檢果卻呈現有)高達96%。因此民眾不必恐慌,NLST是以結節大於0.4公分為診斷標準,第一次篩檢顯示有27.3%的人有肺結節,但追蹤發現只有1.1%的人被診斷為肺癌(含肺腺癌),所以不必過度緊張,後續要定期追蹤觀察,除非肺結節有出現異常變化,才會積極治療。
如果屬於肺癌高風險族群,高劍虹醫師呼籲千萬不能掉以輕心。台灣肺癌篩檢團隊最近發表一項歷時3.5年的風險研究(TALENT study,以低劑量電腦斷層掃描篩檢台灣不吸菸肺癌高危險群之研究),內容是關於2015年2月至2019年7月進行12,011人接受低劑量電腦斷層掃描篩檢的追蹤調查。參與者年齡介於55至75歲之間,條件是不吸煙,且有罹患肺癌風險的因素存在,包含以下之一條件:三等親以內的肺癌家族史、處在被動吸煙環境中、結核病或慢性阻塞性肺患者、烹調排放污染物指數為110或更高、乏烹飪過程中有通風不良問題。
在12,011名參與者中,6,009名(50%)有肺癌家族史、2,094名(17.4%)經過篩檢被認為是陽性,所有參與者中,有395名(3.3%)進行過肺活檢或手術、313例患者中被診斷出肺癌(2.6%)、255例(2.1%)被診斷為侵襲性肺癌,有一名是肺腺癌。在肺癌總人數中,96.5%被診斷為第一期肺癌,另有81例患者患有良性肺部疾病或其他惡性腫瘤。
高醫師強調,除肺癌高風險族群定期追蹤觀察外,還需積極做好自我保養,包含不要處在被動吸煙的環境中、烹調環境一定要保持良好的通風等做法。
.jpg)
.jpg)
.jpg)
多數人聽了胸腔科醫師的解釋,可以接受與良性肺結節共存,只要規律追蹤,就相安無事,但仍有些人無法容忍肺裡有結節,即使是良性也想切除。
高劍虹主治醫師表示,肺結節治療有標準流程,必須持續觀察,不會馬上切除處置,民眾若想切除,必須先瞭解開刀切除的風險。肺結節開刀切除是侵入性手術,手術過程中會有麻醉副作用、出血、氣胸,傷口癒合慢、喪失部分肺功能等風險。即使切除後,其他部位也可能再出現良性或惡性肺結節,必須定期追蹤,建議良性結節若無異樣,仍需周全評估再行決定。
‖延伸閱讀
❤️更多【肺腺癌、肺炎發現及治療方法】請看2025年11-12月大家健康雜誌